徳島新聞掲載記事
掲載記事の内容
2022.03.26
インプラント治療のためのQ&A⑤~ガイド・ナビゲーションシステムとは?~
2021.10.30
インプラントと舌みがき(Q&A)
2021.08.28
歯ぎしりのいろいろな治療②
2021.07.13
入れ歯が痛いとお悩みの皆様 -入れ歯じゃない人にはあなたの気持ちは分かりません-
2021.03.30
歯ぎしりのいろいろな治療
2020.09.28
新型コロナウィルスと歯科治療
2020.03.30
インプラントのトラブル(Q&A)
2019.09.28
歯科治療のデジタル化(Q&A)
2019.03.29
インプラントの被せ物
2018.10.16
インプラントの噛み合わせとマウスピース③
2018.03.24
インプラントの噛み合わせとマウスピース②
2017.09.23
インプラントの噛み合わせとマウスピース①
2015.03.28
インプラント治療のためのQ&A②
2014.03.28
インプラント治療Q&A①
2009.09.30
骨が少ない方にインプラントをするには
2009.03.31
インプラント(人工歯根)は
2008.09.29
“インプラント”って、どうよ?
2008.03.31
インプラント治療の失敗とは
2007.09.30
警告~インプラントを長持ちさせるために~
2007.03.30
ミニインプラント ―食べる、話す、笑う…すべてが喜びだったあの頃へ私は戻る
インプラント治療のためのQ&A⑤~ガイド・ナビゲーションシステムとは?~
Q.ネットで見ると、最近のインプラントはコンピュータで正確にするみたいですが、やってもらう歯医者では、CTを撮っただけで手術になり、不安です。大丈夫でしょうか?
A.最近では、「ガイデッド・サージェリー」や「ダイナミックナビゲーションシステム」という方法を選択される歯科医師もおります。
まず、ガイデッド・サージェリーは、術前のCTを元に、コンピュータ上でシミュレーションを行い、「サージカルガイド」と呼ばれる専用のマウスピースを作製してインプラントを埋入する方法です。この方法では、マウスピースで埋入位置・深度・角度などが既定され、決められた順番通りにドリルを使用するだけで、シミュレーション通りに、正確な埋入が可能となり、初心者でも簡単に埋入することができます。
しかし、ガイドで埋入しても1mm前後の誤差が生じるという研究発表もあり、誤差を減らすために、ダイナミックナビゲーションシステムが開発されました。
ダイナミックナビゲーションシステムは、術前のCTを元にしたシミュレーションから、コンピュータがドリルの位置、深度、角度を誘導することで、シミュレーション通りに埋入できるシステムです。これは、赤外線カメラが使用するドリルを追尾し、リアルタイムで立体的に表示しながら、シミュレーションした位置へと誘導するものです。主にモニターを見ながら手術を行いますが、画面が二次元なことから、立体的ではなく、経験が豊富な術者では、直視とCTの併用の方が安心してできるという意見も見聞きします。
どちらも、術前のシミュレーションにより、骨の状態を把握できることから、歯茎を切る必要がないため、術後の腫れを抑制できるとも言われています。
しかし、骨が薄く、硬く動かない歯茎(付着歯肉)が少ない難症例にはうまく利用できません。骨が少ない場合、骨を追加する手術を併用しますが、埋入と同時の骨の追加が困難になることがあります。
また、付着歯肉(硬く動かない歯茎)が少ないと、メンテナンスが難しくなります。そのため、少ない場合には、通常、埋入時に歯茎を開いて、骨と歯茎の再生を促します。歯茎に穴を空けるだけの方法で行うと、後に付着歯肉を追加する処置が必要となります。
ガイデッド・サージェリーやナビゲーションシステムは、車で言うと、オートマチック式、従来の手術はマニュアル式というイメージです。オートマチック式は便利なのですが、術中の微調整が困難で、マニュアル式である程度の融通を利かせられる方が有利なこともあります。
担当された先生は、骨や歯茎の状態を総合的に診断し、マニュアル式の従来型の手術が望ましいと判断されたのだと思います。治療には信頼関係が必要不可欠です。担当の先生とよく話し合われることをオススメします。
インプラントと舌みがき(Q&A)
Q.口臭やインプラント周囲炎の予防に、歯だけじゃなくて舌も磨くように言われたんですけど、どうしてですか?
A.歯磨きに加えて、舌みがきもお口と全身の健康を守るために大切です。舌の表面には舌乳頭という毛の様な組織が無数に存在しています。その舌乳頭の間に、お口の粘膜からはがれた細胞や細菌、食べカスなどが溜まって舌苔(舌の表面の白~黄色いもの)となるのですが、舌苔は細菌の棲み家で、口臭、虫歯、歯周病、インプラント周囲炎の原因になると言われています。舌乳頭は4種類ありますが、舌の表面に1番多いのは「糸状乳頭」で、糸のような形をしています。歯周病菌は空気の少ない環境を好む嫌気性菌ですが、糸状乳頭の付け根の部分は空気が少なく、最高の環境となります。歯周病菌は口臭やインプラント周囲炎の原因にもなることから、インプラントのメインテナンスにおいてもそのコントロールが重要です。
舌苔はお口の中だけでなく、全身の問題も引き起こすことがあります。誤嚥性肺炎は細菌が唾液や食べ物と一緒に誤って気道や肺に入ってしまうことで起こります。舌苔が付着した状態では、喉の近くに多くの細菌が存在しているため、誤嚥性肺炎のリスクが高くなります。そのため、近年では誤嚥性肺炎の予防として、歯磨きに加えて舌みがきを行うことが介護の現場でも取り入れられるようになりました。口腔内の悪玉細菌を減らすことで免疫力が上がることは以前より報告されていました。さらに、舌をきれいにすることで喉の入り口を清潔にしておけることから、インフルエンザなどのウイルス性感染症の予防にも効果があることが、内科医の間でも注目されています。
この機会にご自身の舌を鏡でチェックしてみてください。舌苔が薄く、白色からうす黄色の場合は大きな問題はありませんが、厚みのある黄ばんだ舌苔のある方は要注意です。
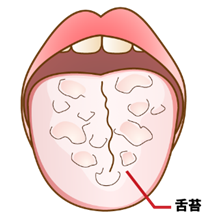
最後に、舌磨きの方法をお話します。舌苔が最も多い起床時に歯ブラシを水で濡らして、何もつけずに優しく奥から手前に数回掻き出すように磨いてください。強い力でゴシゴシと磨くのは舌乳頭を傷つけてしまうため、なおさら口臭の原因となってしまいます。正しい磨き方はかかりつけの歯科医院で教えてもらうことをお勧めします。最近では舌磨き専用ブラシやペーストも販売されていますので、そちらを使用して頂くとより効果的です。
歯ぎしりのいろいろな治療②
Q.インプラントしてから歯を守るためにマウスピースを入れるように言われて、ちゃんと入れて寝てるんですけど、最近、隣の歯の被せ物が欠けました。なんでですか?
A.ブラキシズム(歯ぎしり、噛みしめ)は歯やインプラントに深刻なダメージを与えます。ブラキシズム自体は止まらないと言われており、対症療法としてマウスピースの装着で歯や顎関節への負担軽減を行い、意識的に歯を離すことで上下の歯が当たっていない状態に脳を慣れさせることでブラキシズムを減らすという方法が一般的です。しかし、マウスピースはヘルメットのようなもので、ヘルメットを壊すくらいの力が加わった場合には被っている人もケガをするように、インプラントや歯も壊れてしまいます。いわゆる「エラがはった」顔貌の方やマウスピースを入れていても歯や顎に痛みがあったり、マウスピースにヒビや穴がある場合は強いブラキシズムをしている可能性が高いです。
当院では、このようなマウスピースのみで効果が不十分なブラキシズムを持つ患者さんには、ボトックス治療を推奨しています。
ボトックスとはボツリヌス菌が出す毒素を抽出して作られるタンパク質からなる筋弛緩剤で、筋肉を緊張させる神経の働きを弱める効果があり、これを筋肉に注射することで筋肉の収縮を抑えられます。厚生労働省の認可を受けており、医科では脳卒中の後遺症である痙縮(手足の筋肉のつっぱり)に対して保険適応されている治療法です。このような効果から、美容外科では表情筋に打つことでしわ改善に利用され、歯科においてもブラキシズムや顎関節症などに応用されるようになりました。
ブラキシズムに対しては、ボトックスを咬筋(下顎の外側のエラ部分に付いている咬む筋肉)に注射し、この筋肉をほぐして、ブラキシズムを抑えます。咬筋が発達し、エラがはっている方の場合は小顔効果も期待できます。ただ、若い方であれば小顔効果となりますが、お年を召した方の場合は痩せこけた印象となることもありますので、よく相談されることをお勧めします。
安全性について懐疑的な意見もありますが、ボツリヌス菌そのものではなく、抽出したたんぱく質のみを注射するため、細菌感染の心配はありません。また、歯科で行うボトックス注射は皮膚から咬筋内に打つもので、その他のお口の開閉に関する筋肉や周囲の組織に影響が出ることは解剖学的にも考えにくく、副作用はほとんどありません。当院では、より安心して受けて頂けるよう、少量ずつ〔両側で1日 33 単位×3~6日(1週間ごと)〕の注射を基本に症状に応じて注射量を増減しています。
マウスピースを入れていても寝起きに歯が痛かったり、マウスピースに穴やヒビがあったりする場合は注意が必要です。マウスピースを入れている方は確認してみてください。
入れ歯が痛いとお悩みの皆様 -入れ歯じゃない人にはあなたの気持ちは分かりません-
総入れ歯を入れている方は、数年もすると痛みや腫れなどが起こることがあります。それは骨が痩せて入れ歯との間に隙間ができるからです。そのような総入れ歯の方にもインプラントは有効な治療法です。従来の歯のない方を対象にして全体を治療するインプラントは行われていますが、次に紹介するオール・オン4は新しい発想により考えられた治療法です。
その日のうちに食事ができるオール・オン4
この治療法では手術をしたその日のうちに固定性の歯(仮歯)が入り、食事ができます。通常は4本のインプラント体を使用しますが、骨の状態が悪く、4本では支えきれないと判断した場合には2本増やして6本使用することもあります。
傷口が入れ歯に当たらず、痛くない
オール・オン4は、インプラントを入れて2時間後には仮歯を装着することができ、その際、傷口と仮歯が直接当たることがなく、傷口を痛めず食事もできます。これまでの方法では、手術後、今までの入れ歯を装着するという方法なのでどうしても傷口に入れ歯が直接当たり、傷がある程度落ち着くまでは約2週間噛めないという状態だったのです。その後も、取り外し式の入れ歯を入れて生活するため、不自由を強いられます。インプラントがしっかりと顎の骨にくっつくまで2~6か月必要ですが、仮歯がその日のうちに入るので10歳以上、若返った印象を受ける人もいます。若干の顔の腫れが生じますが、数日でおさまります。そしてその間も柔らかいものなら食事ができます。正式の被せ物(歯・歯茎の部分)については予算に応じて気に入ったものを選んでいただきます。その日から発音などもしっかりできるので、営業マンの方や人前でお話しをするような職業の方は不便を感じなくてすみます。
患者さんの負担が少ない
4~6本のインプラントの埋入で済むので患者さんの負担はそれだけ少なくて済みます。対照的な方法としては数本の歯が残っていて、その歯を保存してインプラントで治療する場合ですが、埋入するインプラントは8本から10本必要となることがあります。
歯が数本残っている場合
すべての歯を失っている場合にはオール・オン4か総入れ歯かという選択肢になりますが、ご自身の歯が数本残っているといった場合はその残っている歯をどうするかで非常に悩まれると思います。せっかく残っているのだから、抜きたくないという気持ちが強いからです。ただ、ご自分の残っている歯については、かなりの負担がかかっていて、状態が悪い場合があります。その歯を保存したとしても、将来的には残したご自分の歯のほうが先に駄目になっていくことが予想され、またそこにインプラントを入れなければならなくなります。そういった将来的なことの考えながら、判断をすることをお勧めします。オール・オン4のデメリット(抜歯すること)をよく理解した上で、担当医ともよく相談して決断をされることをお勧めします。
歯ぎしりのいろいろな治療
Q.インプラント治療後にマウスピースを付けて噛みしめに気を付けるように言われたんですが、自分は歯ぎしりなんかしていないと思います。どうしてもしないといけないのですか。
A.歯ぎしりや食いしばりの影響は多岐に渡ります。歯へのダメージはもちろん、筋肉を使い続けることで頭痛や肩こりが現れたり、強い力でかむことで歯を支える組織にダメージを与え歯周病を悪化させたり、顎関節症の原因に繋がったりと様々なトラブルに関連しています。インプラントでは、上部構造(被せ物)が割れたり、取れたり、無理な力がかかり続けることによりインプラントを支える骨が溶けて痛みや揺れが現れたり、最悪の場合抜けてしまうことがあります。
これらを予防するため、当院では就寝時のマウスピース装着を勧めていますが、マウスピースはヘルメットのようなもので、マウスピースを超える力が加わると上記の症状が現れることがあります。さらに歯ぎしりや食いしばりの原因やメカニズムには多くの説があり、未だ詳しくはわかっておらず、根本的な治療法は確立されていない状態です。近年の研究では、原因の1つとして「歯列接触癖(TCH)」が注目されています。通常、ヒトは上と下の歯が触れると離す反射が歯根膜という歯と骨の間の組織を介して備わっていますが、集中力を使うパソコンや勉強、細かい作業などをしているとき、無意識に食いしばり、その状態が長い間続くと脳が歯と歯が触れている状態に慣れてしまいます。この状態を「歯列接触癖(TCH)」と呼びます。最近では歯ぎしりや食いしばりのある方のほとんどにTCHがあるとわかってきています。特に、骨と直接付いているインプラントは反射の役割を担う歯根膜がないため、気づかないうちに強い力がかかってしまうことが多々あります。
TCHの改善には、作業中やふとしたタイミングで歯と歯が触れていないか確認し、くっついていれば離すということを繰り返していく必要があります。「歯を離す」と書いた貼り紙を家の中に何か所にも貼り、体で覚えて習慣化する方法を勧めている専門医もいます。TCHの改善により、歯ぎしりや食いしばりが改善されることも報告されており、マウスピースの装着に加えてTCHのケアも必要です。仕事や勉強に集中しているとき、歯が当たっていないか少し意識してみてください。
歯ぎしりや食いしばりは今やほとんどの人がしており、特に音のしない噛みしめはより負担がかかっていると言われています。疑問や気になる症状がある方は、担当医に相談してみてください。
TCHチェック…座って力を抜いた状態でチェックしてみてください。
| (1)上下の歯と歯が接触していますか? | (2)舌や頬粘膜に歯の型がついていますか? |
| ① まったくあたっていない ② 奥歯だけあたっている ③ 前歯だけあたっている ④ ぴったりとかみ合っている |
① ついていない ② ついている |
| (3)口を閉じたまま上下の歯を離した状態にするとどんな感じがしますか? | (4)口を閉じたまま上下の歯をくっつけた状態にするとどんな感じがしますか? |
| ① 違和感がない ② 違和感がある |
① 違和感がある ② 違和感がない |
※②~④に当てはまる人はTCHの可能性があります。
新型コロナウィルスと歯科治療
新型コロナウィルス感染症の流行は終わりが見えず、徳島県は一時、連日感染者が報告され、クラスターが発生したこともあり、四国で最大の感染者数となってしまいました。現在は新規感染者数は減少していますが、冬にかけてさらなる感染拡大が予想され、不安な日々が続いております。政府はコロナウィルスとの共存を掲げ、新しい生活様式を国民に提示することで社会経済活動の回復を期待していますが、有効な治療薬、ワクチンが存在しない現在の状況を鑑みると安心して暮らせる日々まではまだしばらくかかることが予想されます。
このようなコロナウィルスとの共存時代において、接触および飛沫感染(最近では空気感染の可能性も言及されています)への対応としてこまめな手洗い、自身の免疫力の維持向上が必要不可欠です。免疫力維持向上にはバランスの取れた食事、適度な運動、睡眠と言われますが、加えて口腔衛生状態の向上も重要です。新型コロナウィルスの流行以前から、インフルエンザや誤嚥性肺炎の予防として口腔ケアの重要性は指摘されており、内科医からも注目されています。また、歯周病と糖尿病、心疾患等との関連も指摘されており、口腔衛生状態を良好に保つことは様々な全身的な病気の予防にも繋がると考えられています。
歯周病原因菌の出すタンパク分解酵素はウィルスの粘膜細胞への侵入を促進することが知られており、新型コロナウィルスの場合も同様であると研究が進んでいます。口腔内には多量の細菌が棲んでおり、唾液には様々な抗菌作用を持つ物質が含まれています。口腔ケアを適切に行うことで、歯周病菌等の毒性を持つ菌を減らし、唾液中の抗菌物質が作用しやすい環境を作ることで、免疫力の向上に繋がります。口腔ケアはご家庭でのセルフケアに加えて、歯石除去などの歯科医院で専用の器具を使わなければできないケアもあります。これまで定期的に口腔清掃に来られていた患者さんでは、中断してしまうとメンテナンス治療で押さえられていた歯周病が増悪する可能性もあり、全身への影響も危惧されます。適切な清掃方法は患者さんによって異なりますので、患者さんの口腔状態を把握されている担当医に相談されるのが良いかと思います。
一部、歯科治療は不要不急だとの声があり、受診をためらわれている方もいらっしゃると思いますが、上記のことからも新型コロナウィルス予防の1つとして歯科医院での口腔ケアを考えて頂ければと思います。また、全ての歯科医院が新型コロナウィルス対策として、より一層の院内感染対策を講じていると思いますので、過剰に不安にならずに受診を検討して頂ければと思います。
インプラントのトラブル(Q&A)
Q.歯医者でインプラントを勧められたのですが、友人からは後悔するからインプラントはやめといた方がいいと言われました。実際のところどうなのでしょうか。
A.インプラント治療は世間に広く浸透していますが、その一方でインプラント治療に対して漫然とした不安感をお持ちの方も多くいらっしゃると思います。インプラント治療を検討し、ご家族やご友人に相談された際にやめておいた方がいいとアドバイスを受けた方もいるのではないでしょうか。実際、東京の大学病院での新規インプラント希望の患者数は減少傾向にあるようです。週刊誌やネットニュースでたびたびインプラント治療に関するトラブル、危険性について取りざたされる記事を目にしますが、そういった記事に触れるたびに漠然とした不安が広がっているように感じます。インプラント治療に関するトラブルを以下に簡単にまとめます。
| 【インプラント埋入手術に関するもの】 |
| ・インプラント埋入手術時の腫れ、痛み、出血などの不快症状 ・インプラントが骨とうまくつかないことによる、除去、再手術 ・下唇の痺れ、上顎洞炎(蓄膿症)など手術に起因する併発症 |
| 【被せ物、術後のメンテナンスに関するもの】 | ・被せ物の形態、大きさ、歯冠色、歯肉色など審美性に対する不満 ・発音、うまく噛めないなど機能性に関する不満 ・インプラント周囲炎による歯肉の腫れや膿、噛んだときの痛みなどの不快症状およびインプラント周囲の骨の吸収、歯肉が下がり歯が長く見え食べかすがつまりやすい ・インプラント自体が壊れる、被せ物が欠けたり取れること、ねじの破損など |
どの歯科医師も手術に起因する不快症状や併発症が生じないよう慎重に精査、手術を行われていると思いますが、骨の量が極度に不足しているケースでは慎重に施術しても極稀に避けられない場合もあります。被せ物や術後のメンテナンスに関しては患者さんと歯科医師の間でのイメージが共有できていないことによるものと思われます。インプラント治療は歯が入った後のメンテナンスが非常に重要で、定期検診の受診をお願いしているのですが、当院でも途中でご来院されなくなり、問題が生じたときにはじめて受診されるという方もいます。
インプラントはご自身の歯ではないため、虫歯や歯周病にはならないと思われるかもしれませんが、清掃が不十分な状態では口腔内の細菌によりインプラント周囲炎をきたし、最悪の場合インプラントが抜けてしまうこともあります。そのため、被せ物は清掃のしやすさも考慮した形態となり、患者さんの想像する理想の形とは少し異なることもあります。インプラントは人工物のため、定期的にかみ合わせのチェック、調整が必要であり、自分の歯よりも壊れやすく、メンテナンスが難しい側面があるのも事実です。また、コストを可能な限り押さえたいというニーズに対応すると、実際に必要な本数よりも減らさざるを得ないことがあり、結果として咬む力に耐えられなくトラブルとなることがあります。
インプラント治療を受ける前には術前カウンセリングを受けられていると思いますので、ご自身の状態、治療のゴール、メンテナンスの方法、予測される予後経過を担当医と共有されることが良好な治療経過に繋がります。
歯科治療のデジタル化(Q&A)
Q. 保険で奥の歯を治すときにキャドカンというものを入れられました。保険で白くできたのですが、同じものをインプラントの被せ物にすることもできますか。
A. デジタル技術の進歩に伴い、歯科治療のデジタル化が急速に進んでいます。今まで1つ1つ手作業だった被せ物の作製をパソコン上で設計し、3Dプリンターにて作製できるようになりました。これがCAD/CAM冠です。このような歯科医療におけるデジタル化の進歩は治療にも多大な影響を与えています。ご質問にお答えする前に、説明させて頂ければと思います。
以前、小臼歯で保険適用されていた白の被せ物は、プラスチックを盛って作製するもので、割れやすいものでした。しかし、CAD/CAM冠は高強度のプラスチックブロックを機械で削り出して作製するため、割れにくくなりました。ただし、手作りの被せ物と比較すると、作製する機械の性能上、フィットが少し緩く、十分な歯の高さが残っていない場合には外れやすくなります。そのため、歯ぎしりや加齢等によって歯が大きくすり減っている方には適応が困難です。
そして、スキャナーによる型取りは近年、高精度のデータが得られるようになり、診療、作製時間も短縮され、その日に被せ物を装着することも可能となりました。加えて、CAD/CAM義歯も作製可能になったとメディア報道されました。義歯の際、従来ならお口の中に大きなトレーを入れての型取りが必要でしたので、患者様のご負担を少しでも軽減できる技術であると考えられます。
インプラント治療におけるデジタル化としては、CTデータをもとにパソコン上で手術のデモを行い、埋入の方向等を術前に検討でき、理想的な位置にインプラントを埋入できるようになりました。データからサージカルガイドという装置を作製し埋入のガイドとして使用することもあります。
ご質問にありましたように、インプラントの被せ物もパソコン上で設計し、3Dプリンターにて作製できますが、インプラント治療は一部を除き保険適応されておりませんので、保険でCAD/CAM冠を装着することはできません。また、自分の歯にはクッションとなる歯根膜が存在しますが、インプラントにはなく、保険のCAD/CAM冠では破折しやすいため、あまりオススメできません。なお、機械による削り出しのため、使用できる材料は限られ、当院では、主に高強度の白色の類金属であるジルコニアを使用しています。
今回ご紹介しましたのは歯科医療におけるデジタル化の一部であり、今後ますます進歩し、患者様のニーズに沿った歯科医療が提供されていくことと思われます。
インプラントの被せ物
Q.インプラントの被せ物を何種類か説明されましたが、どれが良いのかわかりません。費用が高いものがきれいなのはわかりますが、結局のところ、どれが良いのでしょうか。
A.通常、インプラントの被せ物は自然感のため、①ジルコニア、②ハイブリッドセラミック、③メタルボンド、④オールセラミックジルコニア クラウン等を勧められる先生が多いと思います。それぞれの特徴を以下にまとめます。
①ジルコニアは白色の類金属でできたクラウンです。強度に最も優れます。ブロックを削り出して作るもので、色調によって費用が変わります。硬いため、徐々にかみ合わせの歯(対合歯)がすり減り、しみる可能性があります。金属を使用しないため、アレルギーの心配がありません。
②ハイブリッドセラミックはセラミックと樹脂でできたクラウンです。材料を築盛して製作するため、色調に優れます。ジルコニアと比較すると強度が下がり、クラウン自体の摩耗が起きやすいです。ご自身の対合歯はすり減りにくいですが、クラウンのすり減りや破折が問題となります。
③メタルボンドは金属製のフレームに陶材を焼き付けて作製するクラウンです。これも、色調に優れますが、金属の裏打ちがあるため、透明感は下がります。強度にも優れますが、陶材の一部が破折することなどが問題となります。歯よりは硬いため、徐々に対合歯がすり減ることがあります。金属アレルギーのある方には使用できません。
④オールセラミックはジルコニアのフレームに陶材を焼き付けて作製するクラウンです。透明感もあり、色調に最も優れます。強度にも優れますが、こちらも陶材の破折が問題となります。硬いため、対合歯がすり減ることがあります。金属を使用しないため、アレルギーの心配がありません。
その他にゴールドクラウンがあり、金色となりますが、金の割合によって天然歯と同程度のすり減り方を与えることができます。
このように、それぞれのクラウンに長所、短所があります。大臼歯部ではかなり強い咬合力がかかりますので、天然歯では歯牙破折や歯根破折が起きることがしばしばあります。これは、インプラントも同様で、強い力がかかるとクラウンやインプラント自体が破折することがあります。最も強いと書いたジルコニアも破折することがあります。クラウンは破折しても型取りをすれば作り直しができますが、インプラント体は一度破折すると、除去、再埋入が必要となり、患者さんの負担が大きくなってしまいます。
ここまで、クラウンの破折が問題となると述べてきましたが、クラウンが破折することによってインプラント体へ無理な力が加わらず、インプラントが守られるという考え方もあります。これまでに当院でも、インプラント体の破折を経験しており、インプラント体を保護するという観点から無理な力が加わると破折するジルコニアクラウンを当院では推奨しています。また、睡眠時の歯ぎしりや噛みしめは天然歯やクラウン、インプラントに悪影響があると論文等で発表されています。過度の咬合力を分散させる目的で就寝時にマウスピースを装着して頂いています。結論として、現状ではどのクラウンがインプラントに最適であるかは研究段階であるということになります。担当の先生とそれぞれの利点欠点をよく話合って決められるのが良いと思います。
インプラントの噛み合わせとマウスピース③
Q.今回初めてインプラント治療を受けた者です。歯ぎしりがあるようなのでマウスピースが必要で、定期的に噛み合わせを見せてくださいと言われました。それ以来定期検診にいっていないのですが、インプラントの噛み合わせは普通の歯とは違うのですか?
A.インプラントによって長く安定して噛むためには、歯ブラシや定期検診でのクリーニングによりインプラント周囲炎などを予防することに加え、噛み合わせにおける力のコントロールが重要です。
インプラントには歯根膜という靱帯がないため、骨に対してのクッションがありません。なので、天然歯(普通の歯)に存在する噛み合わせの遊びがみられないため、ちょっとした噛み合わせのずれがすぐにインプラント自身や周囲の骨に影響を与えます。また、インプラント周囲における「噛んだ」と感じる器官(神経)が鈍いため、天然歯のような鋭敏な噛み合わせの感覚がありません。従って、噛みすぎに気づかず、過剰な力によって周囲の骨を溶かしたりインプラントを壊したりすることにつながります。このため、インプラントにおける噛み合わせの管理は天然歯以上に注意を払う必要があります。例えば、インプラントと天然歯では噛み合わせの強さに強弱差をつけることや、インプラントに対する被せ物は小さく丸っこい形にして力がかかりにくくするなどの工夫がなされています(ただし、現在では天然歯と同じように噛ますという理論もあります)。
また、ブラキシズム(歯ぎしりや食いしばり)がある場合は特に注意が必要です。インプラント治療をはじめとする被せ物などの治療を行った患者さんは、就寝時にナイトガード(マウスピース)をいれて頂き、過剰な噛み合わせの力からインプラントや周囲の骨を守る必要があります。
インプラントを長持ちさせる上で、定期的な歯周病の管理とともに噛み合わせの管理は欠かすことができません。もし、インプラント治療を受けていて、長い間歯科医院で定期検診を受けていないのであれば、一度歯周病と噛み合わせの検査へ行くことをお勧めします。
インプラントの噛み合わせとマウスピース②
Q.おおよそ3年前にインプラント治療をうけたものです。歯をいれた当初は快適だったのですが最近になって繊維質のものが挟まりやすくなりました。マウスピースを着けなさいと言われましたがどういった理由からなのでしょうか?
A.まず歯は噛み合わせの状態により動く、移動するもの、インプラントは骨と結合することにより全く動かない物である事を認識しておかなければなりません。続いて、体は毎日変化し老化していきます。その一つに歯や歯を支える周りの歯茎や顎の骨等も大きく変化していくものの一つとしてあげられます。歯を抜いたりして歯並びに隙間ができた場合や、多くの成人の方は歯周病にかかっております。無自覚、無意識のうちに歯ぎしりや食いしばりをされており、その場合には歯の病的移動(PTM)が起こることが報告されています。
この歯の病的移動は奥歯が全体的に前方方向に倒れてくることで噛み合わせの高さが低下、前歯が倒れて見た目がわるくなってきたなと思う頃にはこの病気も末期なのです。(図参照)ここでインプラントが歯並びのなかに混在する場合、問題が複雑化します。始めに述べたように歯は動きインプラントは動かないことから、この歯の病的移動によって全体的に歯並びが前倒しになってくるとインプラントの被せ物の前方(手前の歯との間)の隙間が広くなってものが挟まりやすくなってくることから始まり、他の歯の移動、最悪の場合インプラントの脱落も招いてしまいます。これに歯ぎしりや食いしばりといった過大な力が加わり、歯間ブラシを含めた歯磨きも劣悪であるとすると、もはや致命的と言っても過言ではないでしょう。
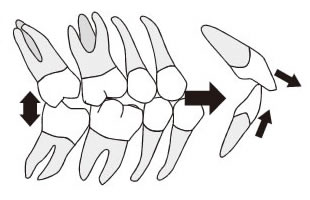
そしてここまで進んでしまった場合に根本から治療するのは困難を極めます。徹底的なプラークコントロール(歯磨き)から始まり、矯正的な歯の移動、被せ物による形態修正など多岐にわたり、時間も費用も要することとなります。
ここで噛み合わせを守り、歯の病的移動を比較的容易に防止してくれるのがマウスピースになります。上の歯と下の歯の接触を均一化して歯や歯周組織の負担を軽減するとともに睡眠時に着用することで歯の移動や傾きを防止することができます。インプラント治療を受けた方は特にリスク(インプラントの脱落や隙間が広がるといった事)を軽減するためにも着用されることをお勧めします。基本的な装着は就寝時になりますが場合によっては日常生活に支障を来たさない程度に日中の装着も推奨されます。
インプラントの噛み合わせとマウスピース①
Q.奥歯のインプラント治療が先日終了しましたが、担当の歯医者では寝るときにはマウスピースをつけてくださいと言われました。あまり着けたくないのですけどやはり着けたほうがいいでしょうか?
A.気持ち悪いのは調整することで慣れてきます。現在、睡眠時ブラキシズム(寝ている時の噛みしめ)をしている患者さんは潜在的に非常に多いと言う報告があります。一方で睡眠時ブラキシズムが顎口腔系(お口の環境)に破壊的に作用する可能性についてはまだあまり一般的には知られていません。歯のすり減りや被せ物の破損から歯根破折、インプラントの脱落まで起こり得るトラブルは非常に多岐にわたります。特に最後臼歯(一番奥歯)には最大の力が加わることになり、天然歯でさえも歯が欠ける、割れる、最悪の場合は力を許容できず、抜けてしまうことがあります。当然、インプラントは天然歯のように歯根膜(クッション)がないため過大な力を受けるとオッセオインテグレーション(骨とインプラントとの結合)が破壊され抜けてしまうのです。
さらに睡眠時ブラキシズムによる過大な力は噛み合わせを侵襲し、歯を動かせてしまいます。そこでインプラントと天然歯が混在する方は特に注意が必要で、歯は動きますがインプラントは動きません。従って歯とインプラントとの隙間は広くなり、経時的にみると物が挟まりやすくなったなどの症状が見られることが珍しくありません。
対応法なのですが、現時点で睡眠時ブラキシズムの原因を除去するための効果的な抑制法はないとされています。睡眠から改善するのはお薬や行動療法を用いても困難となります。方法論として睡眠時ブラキシズムを抑制するのではなく、睡眠時ブラキシズムによって生じる力を合理的に配分・コントロールするスプリント療法(マウスピース)があります。まずマウスピースを装着することで歯やインプラント、被せ物を保護することができ、歯の移動抑制にも有効です。次にマウスピースにより歯並び全体に噛む力を配分し、部分的に強くあたることでピンポイントにかかる歯へのダメージを除去することができます。さらに噛みしめの強い方は顎関節症を発症することも言れており、マウスピースで噛み合わせを均等化することで顎の関節内の圧力を軽減、顎関節症の発症率を低減されることが示されています。これらのことより最後方歯のセラミックのチッピングはしばしば起こっており(特に歯根膜のクッションのないインプラント)、よって噛みしめの強い方はマウスピースの装着は推奨されているのです。
天然歯の歯ぎしりにおいては保険治療も可能であり、かかりつけの歯科医に相談してみてください。
インプラント治療のためのQ&A②
Q.歯の根っこが割れてしまったのでインプラントを入れることにしましたが、歯を抜いた後、すぐにインプラントを入れてもらえず、半年以上も待つことになりました。担当医から説明を受けましたが、今一つわかりません。どういった理由なのでしょうか?
A.インプラント治療では、まずネジ部分を埋め込み、その後で上物を被せます。骨の状態、細菌感染・炎症、糖尿病など健康状態によって、埋入時期(ネジ部分を埋める時期)、荷重時期(上物を被せる時期)が変わってきます。
●埋入時期(ネジ部分を埋める時期)
抜歯直後にインプラントを埋め込むことを即時埋入といい、治療期間が大幅に短縮され、手術の負担も減ります。しかし、健康状態の問題や歯周病などによる感染・炎症の症状がなく、インプラントを固定するだけの骨が十分にある場合など症例が限られてきます。一方、一般的な治療法としては、抜歯窩(歯茎と骨)が治癒した状態でインプラントを埋めこむことになり、期間によって約1週間〜3ヵ月待つ早期埋入と約半年間待つ待機埋入に分けられます。これらに対しても骨の量、健康状態、感染・炎症によって判断しますが、あまり待ちすぎると場所によっては骨が痩せてくることもあります。骨がない場合は骨を造る手術が、噛み合せがなくなる場合は一時的な入れ歯の作製が必要となります。
●荷重時期(上物を被せる時期)
インプラントを埋めこんでからすぐに仮歯を入れる場合を即時荷重と呼び、身体的な負担軽減や見た目に対する要望に対応することができます。しかし、インプラントが付着歯肉(硬く動かない歯茎)の上で、骨としっかり固定されていることが条件となります。一方で、一般的な方法としては、インプラントの骨への固定を待つために、上物を被せるまでに待機期間を設けます。1週間〜2ヵ月待つ場合を早期荷重、2ヵ月以上待つ場合を待機荷重といい、待機荷重では、上あごで6ヵ月、下あごで3ヵ月待つこともあります。
今回のケースにおいては、これらを考慮した上で、担当の先生が一般的な治療法(待機埋入または待機荷重)が望ましいと判断されたと考えられます。ただし、これらに加え、お口の清掃状態や噛み合せの強さ、インプラントの種類、我々術者の技量・経験、患者様の要望・負担も考慮しておく必要があり、総合的な治療計画を立てなければなりません。インプラント治療は長期に及ぶ場合もあり、十分インフォームドコンセント(説明と同意)をとってから治療にあたる必要があります。歯科診療は信頼関係の上成り立っています。治療前には、しっかりと担当医と話し合うことをお勧めします。
インプラント治療Q&A①
Q1.インプラントと天然歯で異なる点は何ですか?
インプラント治療により、天然歯と変わらぬ食事ができるようになるので、天然歯と同じと考えている方が多くいらっしゃいます。しかし、インプラントは人工物であり、天然歯とは異なった性質があります。では、インプラントと天然歯とはどのような違いがあるのでしょうか?
●歯根膜(クッション)の有無
天然歯には歯根膜というクッションに覆われ、咬み合わせによる力を和らげています。しかし、インプラントは骨と直接結合しているので、天然歯と同じように咬み合わせると大きな負担となります。また、歯根膜には神経も走っており、咬み合わせの力を調節するセンサーとしての役割もあります。そのため、そのセンサーのないインプラントでは知らず識らずのうちに強く咬んでしまって問題となることがあります。
●支える繊維の走行の違い
天然歯には、歯の根に垂直な線維が歯と歯肉をしっかり結びつけて剥がれにくくしています。しかし、インプラントには、インプラントと歯肉にくっついた線維はありません。その為歯肉がインプラント表面より剥がれやすく、炎症を起こしやすくなっています。
●血液供給の有無
天然歯には血管が通っており血液の供給があり、ポケットの炎症が起きた場合などに免疫細胞などが迅速に対応する仕組みとなっています。一方で、インプラントは血液供給が少ないため、炎症を起こしやすく、また進行も早い傾向にあります。
このようなことより、インプラント治療では、咬み合わせ、歯周病、口腔清掃など総合的なメンテナンスが必要となります。
Q2.インプラントの寿命はどの程度ですか?
●一概には答えられませんが基本的には長期的に機能するとされています。近年では、インプラントの94〜95%が10年以上問題なく使用できているとの報告があります。ただし、部位(骨の固さ)、骨の吸収(痩せ)具合、歯周病へのなりやすさ、歯ぎしりの有無、全身状態(糖尿病など)、喫煙、定期検診の受診率、術者の技術などに大きく左右されます。つまり、長期的に使用するためには様々な条件を満たすことが必要となります。
骨の状態、全身状態についてはインプラント治療前にしっかりと検査をして対応します。骨の少ない場合は骨を追加する手術を行い、全身状態が良くない場合は、その問題を前もって解決しておく必要があります。また、インプラントはチタンという金属でできているためう蝕(虫歯)になることはありませんが、前の質問で述べたように、咬み合わせの力に対してデリケートで、歯周病(インプラント周囲炎)にはなりやすいと言われています。そのため、治療後は天然歯以上に口腔衛生に気をつけて頂く必要があり、特に問題がなくても定期検診で咬み合わせ・歯周病の検査を行っていくことがインプラントを長持ちさせることにつながると考えられます。当院では、4ヵ月ごとの定期検診に来院されている患者さんでは、約96%のインプラントは10年以上問題ない良好な経過をたどっております。
骨が少ない方にインプラントをするには
インプラントはチタン製の人工歯根を骨に埋め込むものですから、治療をするには、顎に人工歯根が入れられるだけの骨の厚みが必要です。また、たとえ埋め込むことができても、骨量が十分にないためにインプラントを支える力が弱いと、噛み合わせの力に耐えられず、インプラントに違和感が出たり、対応年数が短くなったりする恐れがあります。そこで以下の様な手術が追加となります。
小規模骨補填
骨移植のなかで最もよくあるのが骨の幅を造ることです。インプラントは平らな骨の面に垂直に入ってほしいのですが、実際には頬側の骨が足りなくなることが多く、頬側に骨を造る必要があります。最も簡単なのが、穴を削る時に出た骨の削りくずを集め、インプラントの周りの骨が足りないところに盛り上げる方法です。
骨移植・ベニアグラフト
削りくずだけでは足りない場合、親知らずの周囲から骨をブロック状に取り出し必要な部位に骨をねじ止めします。この方法は、インプラントを入れるところに加えてもう一箇所手術することになります。さらに規模が大きくなると、腰の骨を使うことになりますが、病院で入院での対応になりますので当院ではできません。
OAM・スプリットクレスト
骨幅が少なくやせ細った骨の時、細い錐や小さい鉈のような器具を使用し骨の幅を獲得する方法です。これにより腫れ痛みの少ない治療となり大がかりな手術をすることを避けられます。
ソケットリフト 挙上 その①
一般にインプラントは10ミリの長さが必要といわれていますが、上顎洞(鼻腔隣、頬骨の下にある空洞)までの距離が10ミリ以下のとき上顎洞の中に骨を造ることができれば、10ミリのインプラントを使えるようになります。上顎洞の底を器具で押し上げる方法で上顎洞底挙上といいます。
サイナスリフト 挙上 その②
ソケットリフトが小規模な上顎洞底挙上に用いられることに対し、サイナスリフトはそれ以上に骨が必要な難症例に、具体的には上顎洞までの骨の厚みが5ミリ以下の時に行われます。
まず、上顎洞の横の骨に楕円の穴をあけ、内部の粘膜は残し、ここから粘膜をはがして上に挙げていくと、骨と粘膜の間に空間ができます。そこに骨などの移植材を入れていけば、上顎洞底が挙上され、長いインプラントを入れることができるようになります。
サイナスリフトはソケットリフトに比べて手術規模は大きいのですが、30分ほどで終わる処置です。同時にインプラントを入れる場合でも1時間はかかりません。
他にGBR、仮骨延長術、下歯槽神経移動術があります。
インプラント(人工歯根)は
1990年頃より世界的に大学を中心にして研究や臨床が盛んに行われ始め日本でもインプラントに否定的であった大学までも厚生省の許認可を得てインプラント治療が取り入れられました。それから、今日に至るまでの発展には目を見張るものがあります。現在では、多くの大学を始め一般開業医でも積極的に取り入れるに至っておりインプラント治療は確固とした地位を確立しております。
インプラントの利点
①噛み心地が天然歯のようです/人工歯根を顎の骨に埋入して固定しているからです。
②外れる心配は、ありません/くしゃみをし入れ歯が口から飛び出したりしません。
③美しい自然な仕上がりになります/入れ歯のバネはありません。
④(歯槽)骨の吸収を防ぎます/入れ歯は、骨が少しずつ吸収され老けた顔貌になります。
インプラントの欠点
①治療を受けるのに制限があります/全身状態によって、危険を伴う恐れがあるときにはできないことがあります。
②治療期間が長くなることがあります/人工歯根と骨がくっつく期間は、上顎が六カ月、下顎は三カ月が必要です。人によっては、一日で治療が完了することも可能になってきました。「即時インプラント」
③治療費用が高額となります/合わない入れ歯に不満を感じながら修理をすることと、一回にかかる費用は高額でも、その後の快適性や総合的費用、時間について比較検討してください。
診療
①全体的診査/問診で、既住歴や、現在治療中の病気と服用薬などを診査します。喫煙は血流が不安定となるため、禁煙が最良ですが、せめて手術の数日前から手術後一週間ぐらいは禁煙となります。
②口腔内診査/歯槽骨の状態を診査します。骨の状態がよくないので、インプラント治療には不適という場合があります。次いで、歯周病、虫歯の診査を行い、インプラントの診査診断、治療計画を並行して治療を行います。
③エックス線診査/歯槽骨の状態を知るために、画像診断が必要となります。パノラマ、デンタル、CT等で診査し、使用する人工歯根の形状・長さ・大きさなどを診断し、骨が吸収しているときは骨移植などの手術の必要性に関しても調べます。
治療計画
①インフォームド・チョイス/これまでの診査に基づき、患者さんのニーズに合った最良の治療を選択していただきます。審美的なことを最重要と考えている人もいれば、機能性を重視して噛むことができればよしと考えている人もいますし、費用もできるだけ安価にしてほしいという人もいます。
②トップダウントリートメント/診断用模型で仮の補綴物を作製し、患者さんの要求が満たされた場合にそれを基に最適な診断にインプラント埋入の治療計画を立てることになります。
③シミュレーション/診断用ステントをかみしめた状態でCT撮影し、そこで、インプラント埋入のためのシミュレーションを行います。
インフォームドコンセント
ここまで診査診断が正確に行われれば、インプラント治際に入ることになります。これまでの説明を受け、十分に納得して自己決定を行っていただきます。もし、わからないことがあれば何度でも質問して確認することが大切です。
“インプラント”って、どうよ?
[Q]インプラントはどれくらいもつの?
[A]せっかくインプラントを入れても、すぐに使えなくなっては手術を受けるだけの価値がありません。しかし、天然歯が永久にもつものではないのと同様に、インプラントにも寿命があります。調査の方法や調査機関によって少し幅がありますが約5〜20年と言われています。
国際的基準では五年以上経過したものはすべて成功例としています。インプラントの手術の巧拙やインプラント体の選択、噛み合わせの状態、メンテナンスの存否、口腔内の衛生や健康の状態、食事や喫煙を含む生活習慣などさまざまな影響を受け、インプラントの寿命が決まります。
[Q]インプラントはどうしてそんなに高額なの?
[A]まず、保険が通用されないこと。つまり完全に自由診療であることです。
次に、インプラント手術には多くの人が携わること。材料質が高額なこと。さらに、治療準備、実施、手術後の器具の手入れなどに多額のコストがかかり、開始してから完了までの期間も長くなること。アフターケアなど長期的なメンテナンスを要することです。
インプラントは、患者さんに短期的には経済的負担をかけますが、長期間良く噛めて食を楽しんだり、体を健康にし、病気から守る役目もあり、生活の質(QOL)を高めますので、必ずしも高額とは言えないのではないでしょうか。ブランド商品を買いあさるより、自分の体に投資することの方が得策だと私どもは考えますが、いかがでしょうか。
[Q]インプラント治療にはどれくらいの時間がかかるの?また、痛みはあるの?
[A]簡単なケースでは手術部分の消毒も含めて、20分前後。少し大がかりでも、1時間〜2時間で終わります。
治察するそのものには神経が無いため、ほとんど局所麻酔で、痛みはほとんどありません。
[Q]インプラントが完成するには、どれくらいの期間がかかるの?
[A]インプラントを埋め込む手術は、通常1回だけで済みますが、インプラント体と骨が強固に結合するまで待たなければなりません。下顎で3〜7力月、上顎で6〜10カ月ほどかかります。大がかりな骨の手術をする場合は、もう少し期間が延びます。いずれにしても、インプラント体が口の中で安定してから上部構造である人工歯を作り、装着して完成します。
[Q]歯を抜くと同時にインプラントを入れることはできないの?
[A]通常は、歯を抜いた跡にできる骨の穴が、新しい骨で埋まってからインプラント手術をします。しかし最近では、抜歯即時インプラントといって、抜歯した穴を活用して、抜歯とインプラントと仮歯を一度に実施する方法を採るケースも増加してきました。ただし、長期にわたる臨床研究が報告されておりません。希望者はそのことを了承の上行うことができます。
[Q]インプラントにメンテナンスは必要なの?
[A]インプラントを埋め込んで噛めるようになると、安心して来院しなくなる人もまだまだ多いのが現状です。しかし、インプラントは、アフターケアが大切で、長持ちさせる秘訣です。人の体が常に変化するように、口腔内の噛み合わせも変化します。口の中は精密な構造なので、少しのことで大きくバランスを崩してしまいます。天然歯は変化に対応する機構(歯根膜やエナメル質の摩耗)があり自然に調整されますが、インプラントにはないので、人為的に調整しなければいけません。
定期的(3〜6力月に一度)に、必ず噛み合わせの調整に行きましょう。それから、インプラントは虫歯にはなりませんが歯周病には侵されやすいので、歯周病の予防処置をできるだけ頻繁に受けると良いでしょう。
インプラント治療の失敗とは
インプラント治療の成功率は100%ではありません。失敗の代表例は、インプラントが骨とくっつかないことです。
インプラントはそれ自体が骨と直接くっつくことで機能しますが、入れてはみたがうまく骨とくっつかない、または一度くっついたが後で剥がれてしまうことがあります。
最もよくある原因は、歯周病と同じ理由で細菌感染が進行した場合で、歯周病がある方は、そのリスクが高いことを承知しておかなくてはなりません。これに喫煙や糖尿病が加わると、もっとリスクが高くなります。
大ざっぱに見て、インプラント治療の成功率は95%程度といわれています。ということは25本に1本は問題が発生したわけです。
インプラントを推進する歯科医は「歯は削ったら帰ってこないが、骨は再生するのでやり直しができる」とインプラント治療の優位性を強調します。失敗してももう一度できるから安心してくださいということです。本当でしょうか。
絶対に再生しない歯と違い、骨は再生能力を持っています。骨折してもくっつくのはそのためで、歯を抜いた後の骨の空洞がいつのまにか埋まるのも同じです。ですからインプラントが抜け落ちた後に開いた骨の空洞も自然に埋まっていきます。問題はその埋まり方で、全部がきれいに埋まるわけではなく、失敗の仕方によっては、すでに骨が吸収されている表層はあまり再生しません。埋まるのは一番深い部分からなのです。それでも運良くインプラントに必要な骨の量が確保されていれば再治療は可能ですが、再生量が不十分だと「骨移植」「骨誘導」という面倒な手術を併用しなくてはなりません。また進行しすぎて手遅れの場合もあり、結局はインプラントを締めなくてはならないケースも考えられます。
しかし失敗といえども慢性炎症が続くだけですから、痛みなどの自覚症状はほとんどなくこれが発見を遅らせる原因になります。それでもインプラント手術直後であればすぐ気がつき対処がしやすいのですが、一年以上後の失敗は炎症が進んでいることが多く手遅れになります。ですから定期検診や自己管理はやりすぎるくらいがちょうどいいと思います。
「成功率99%」
よく「私のインプラント治療の成功率は99%」と、一般の統計より好成績であるかのようにいう歯科医がいます。成功率が高ければ技術は確かなように聞こえますが、本当なのでしょうか。
その歯科医自身が手がけたインプラント治療のすべてを追跡調査していれば、本当といえるのでしょうが、実際はそのようなことはありません。不思議なことに、患者さんの多くはご自分が受けたインプラント治療がおかしいと判断すると、施術した担当の歯科医師にではなく他の歯科医師に相談する傾向があるのです。ですから私の診療所にもいろいろな相談がありますし、もしかしたら当院で行った治療も、他の先生の手で再治療となっている可能性もあります。私自身、とてもすべての追跡調査はできていないのです。
インプラント治療には、誰が行っても成功する簡単な症例があります。すると難しい症例を最初から行わないのであれば、成功率は高くなります。しかし難しい症例−たとえば骨が少なかったり歯周病のリスクが高い方への治療−にチャレンジすると、ときにうまくいかないこともあり、当然成功率も落ちていきます。
警告~インプラントを長持ちさせるために~
どうして定期検診を受けなければいけないのか?
治療が終了しても、口の中には天然歯を喪失させた原因が依然として潜んでいます。その原因はインプラントにどのように影響するのでしょうか?具体的に挙げると、歯周病原性菌によるインプラント歯周炎、過大な力による骨結合への影響、そして天然歯の変化・喪失に伴うかみあわせの不調和などです。治療後もインプラントは荒波にさらされていきます。
歯周疾患は慢性疾患的病態を示すといわれていますが、まさに治療終了時は患者さんにとっても歯科従事者にとっても、長いマラソンのスタートに立ったにすぎないわけです。
虫歯でわずかに歯を喪失した若い患者さんにインプラント治療を行う非常にリスクの小さい場合と、過大な力と歯周病が絡んで多数歯を喪失した50歳代の患者さんのようなリスクの大きい場合を比較すると、予後には当然大きな差があります。
自己管理と歯科医院で定期的に変化を見つけ対応することを両輪として機能させないと長期的な安定は望めないのです。
患者さんは何に気をつければよいのか?
患者さんご自身で注意して頂きたいことを簡単に言えば、
●プラークを残さない
●ナイトガードの装着
という2点に集約されます。
これらのセルフケアとプロフェッショナルケア・かみあわせのチェックなどを目的とするメンテナンスが、良好な経過のためには必須です。
患者さんにしてみれば、歯科医院に行けば必ずといってよいほど、「ブラッシングをもっと頑張ってください」といわれて耳にタコができている状態ですが、たとえ歯ブラシを口の中で動かしていても、結果としてプラークが残ってしまえば、同じことを言われ続けることになります。歯ブラシの毛先の動きをよく見て磨き残しがないようにしなければいけません。
また、ナイトガードを装着していただけるかどうかは100%患者さんの判断に委ねられるのですが、正直なところ「面倒だ」というのが患者さんの本音でしょう。それを乗り越えてのナイトガードの装着がインプラントを長持ちさせるということを理解していただくしかないのです。
こんな症状が出た場合には、すぐ連絡を
インプラントの場合、天然歯とは異なり、明らかな痛みや腫れなどは末期になるまで感じられません。かみ合わせの微妙な変化などによる影響を放置すると、再手術となってしまうこともあるのです。
以下のような変化を感じたら、すぐに担当医と連絡をとってください。
●かむとインプラントがカタカタという感じがする
●ブラッシング時に歯肉に痛みを感じる
●顔を洗う時などに、インプラント部を押さえると痛みがある
●しみる感じがする
ミニインプラント ―食べる、話す、笑う…すべてが喜びだったあの頃へ私は戻る
健康と美しさに歯は、重要な役割を担っています。
健康面では、自分の歯でかむことは長寿の条件のひとつと考えられ、よくかむと十分な唾液の分泌を促し、発がん性物質の毒性を弱めてくれるといわれています。そして脳の活性化につながり、ぼけを予防するともいわれています。自然な口元が見せるいきいきとした表情や笑顔は、昔から欠かせない美の条件です。
歯の健康はフェイスラインに影響し、口元を気にせず自然にふるまえることは、何よりも自信に満ちた内面の美しさを輝かせます。
おすすめするミニインプラントは、単に歯の機能を回復させるだけではなく、口元のしわも伸び、頬もふくらみ、自然な若々しさを取り戻す審美的な回復を求めた治療です。食べる、話す、笑う、すべてが喜びだったあの頃へ、健やかさと美しさに満ちたライフスタイルが再び戻ってきます。
ミニインプラントとは
少量の麻酔をして、直径1.8mmの細いチタン製ネジを歯ぐきの上から埋め込みます。麻酔をしますので痛みはありません。そして入れ歯の裏側に特殊な金具を付けて、ちょうどホックで留める様に入れ歯とネジが「カチッ!」とかみ合い、簡単に入れ歯を留めたり外したりできます。
次のような方におすすめです
●入れ歯が動いて不快感のある方。
●固いものやひっつくものを普通に食べてみたい方。
●十分にかめないので胃腸が弱い方。
●入れ歯が落ちたり動いたりするのを気にしないで思いっきり会話をしたり、笑ったりしたい方。
特徴
●治療は1回の来院で終了します。
●麻酔をして治療しますので痛みはありません。
●歯ぐきを切ったりしません。
●治療後すぐに食事ができます。
●入れ歯が動かなくなります。
●入れ歯の着脱が自由です。
Q&A
Q 治療は難しいのですか?
A 歯ぐきを切らないで細いネジを歯ぐきの上から回して埋め込みますので手術は短時間で終わります。
Q 治療後どのくらいで食事ができるのですか?
A すぐにできます。固い食べ物でも食べられます。
Q 治療や治療後の痛みは?
A 麻酔をする時にチクッとしますが、治療中や治療後はほとんど痛みはありません。
Q どのくらい持つものなのですか?
A 患者さんの治療後の手入れがよければそれだけ長くもたせることができます。
Q 入れ歯接着剤とどのようにちがうのですか?
A 入れ歯接着剤は入れ歯を安定させますが、入れ歯にひっつくお餅や固いものは食べられません。通常の入れ歯は歯ぐきの上にふとんを乗せてかむような感じですが、ミニインプラントは橋の土台のように顎の骨に固定しますので、お餅や固いものでもかむことができます。
Q 保険は適用されますか?
A 保険は適用されません。今の入れ歯を使用すれば40万円(ミニインプラント4本埋入)でできます。〈当院費用〉
Q 治療後のお手入れはどうすればよいのですか?
A 通常の入れ歯のお手入れと同じです。